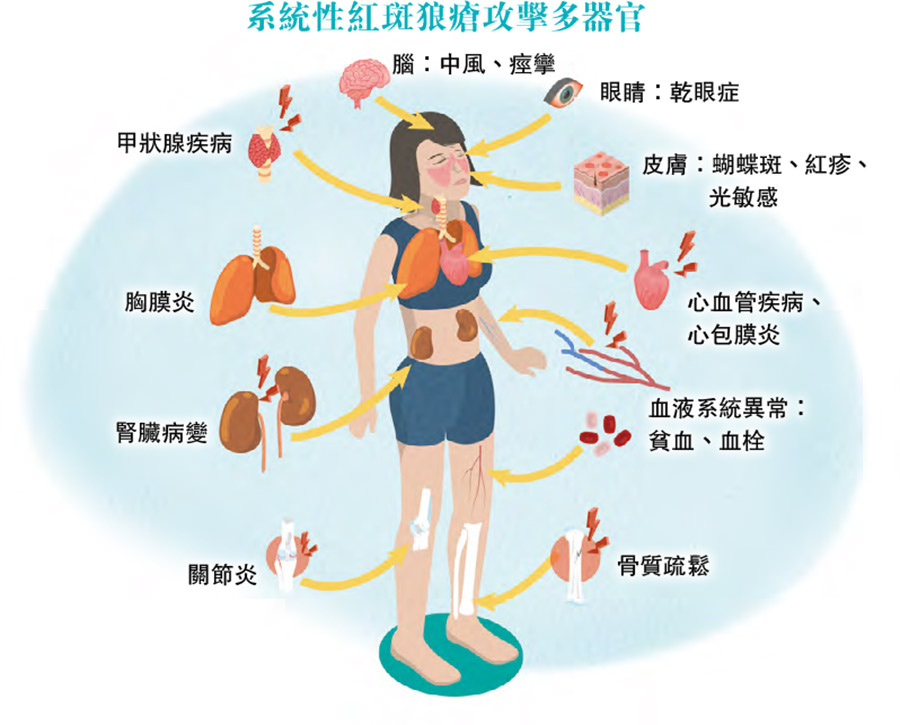
【明報專訊】系統性紅斑狼瘡可對身體重要器官造成不能逆轉的傷害,主要來自兩方面:一是自身免疫,傷害心、腎、腦、造血功能等;二是因長期使用類固醇治療產生的副作用,包括白內障、骨枯、骨質疏鬆等。
歐洲風濕病學會(EULAR)早前更新用藥指引,建議病情活躍的紅斑狼瘡患者減少甚至停用類固醇,加入生物製劑治療以助加速控制炎症。類固醇在紅斑狼瘡的治療上應扮演什麼角色?生物製劑是否終極答案?
系統性紅斑狼瘡(systemic lupus erythematosus)是自身免疫系統疾病,輕微患者會有皮疹和關節炎,嚴重則會出現器官性發炎。香港中文大學內科及藥物治療學系助理教授、風濕病科專科醫生蘇晧指出,系統性紅斑狼瘡涵蓋寬度很廣,若病人主要器官和組織受到較大影響,即屬重症。
類固醇消炎快 多用「傷心」
「選擇治療方案時,首先要看病情嚴重程度。」蘇晧表示,「籠統來說治療紅斑狼瘡方法分兩大類。第一類是非藥物治療,包括減少曬太陽,足夠休息,均衡飲食等,對病情的控制十分重要;第二類就是藥物,由於紅斑狼瘡病理是免疫系統過分活躍,引發各種炎症,所以常會使用免疫調節劑,以減低免疫系統的活躍程度」。
類固醇也是常常用到的藥物,包括外塗藥膏、口服藥、局部注射、靜脈注射(吊藥)等不同劑型;當中最常用是口服或靜脈注射類固醇。蘇晧形容它是一柄兩刃劍,「類固醇的消炎作用毋庸置疑,優點是見效快,所以在紅斑狼瘡治療上很常用;但長期使用可能出現副作用,包括增加白內障、骨枯、骨質疏鬆甚至心臟病的風險」。
中大內科及藥物治療學系曾做一項研究,12,233名類風濕性關節炎患者,跟進平均8.7年,發現當中860名(約7%)出現嚴重心血管病。蘇晧進一步解說,「當我們將其他因素以統計學方法控制之後,發現類固醇的使用和心血管病風險有具體關係,同時發現類固醇劑量若在每天5mg或以上,就會增加嚴重心血管病的風險」。
逾60%亞洲病者併發腎炎
香港大學臨牀醫學學院內科學系臨牀副教授、腎病科專科醫生葉逸軒表示,儘管長期使用類固醇有很多副作用,但仍屬於紅斑狼瘡的標準治療。以紅斑狼瘡引起的腎炎為例,「系統性紅斑狼瘡症可攻擊身體每一個器官,當中最嚴重併發症包括腦炎和腎炎。亞洲的紅斑狼瘡病人,超過60%會併發腎炎(西方約40%至50%)。紅斑狼瘡初次發病年齡以15至40歲為主,年輕病人免疫系統較活躍,併發腎炎風險更高」。
紅斑狼瘡腎炎表徵包括水腫、蛋白尿,顯微鏡下會看見小便有很多紅血球,小部分病人甚至出現血尿。有些人在驗身抽血時發現腎功能有偏差,追查後才發現患有紅斑狼瘡。「一旦確診急性紅斑狼瘡,不論影響的是皮膚或腎等器官,現時標準治療都是使用類固醇加其他藥,例如抗癌藥或免疫抑制劑。」葉逸軒說。
然而類固醇的副作用始終是一大問題,所以醫學界一直都在研究不同方法取而代之,生物製劑是方向之一。葉逸軒形容生物製劑是一個重大突破,「尤其針對紅斑狼瘡腎炎,近年有生物製劑針對箝制B淋巴細胞活躍因子,令B淋巴細胞增生的活躍程度減低,從而減少它製造破壞抗體,也減少對紅斑狼瘡病人腎臟的破壞」。
生物製劑×標準治療 緩解腎炎
生物製劑對紅斑狼瘡腎炎病人的具體幫助,葉逸軒歸納5點:
1.臨牀研究發現,當生物製劑加上標準治療,病情緩解比率高於沒有使用生物製劑的病人。只要病情緩解並管理得宜,不少病人可正常生活
2.使用生物製劑病人,某部分免疫指標(辨別病情活躍度)比沒有用生物製劑的病人理想
3.針對長期預後,包括將來出現腎衰竭或慢性腎病的比率,比沒有用生物製劑的組別更理想
4.紅斑狼瘡復發比率,暫時所得數據顯示比沒有用生物製劑的病人低
5.用了生物製劑的病人,可以減少用類固醇
「通常生物製劑要配合標準治療一起使用,才能達到最佳療效,有多個國際中心包括香港所參與的第三期臨牀研究顯示,在標準治療之上加入生物製劑,可提升療效而副作用不會增加。」葉說。
蘇晧表示,由於生物製劑的臨牀數據愈來愈多,國際最新治療建議已有明顯改變,「目標首先要紓緩病情,而同時間類固醇劑量不能太高。例如因加入了生物製劑,長遠使用類固醇的劑量由以前7.5mg降至5mg,甚至停用類固醇,在治療紅斑狼瘡來說是平衡了療效與副作用」。
文:謝志榮
編輯:梁小玲
美術:謝偉豪
facebook @明報副刊
明報健康網:health.mingpao.com