【明報專訊】脊椎立體定向放射治療(stereotactic body radiation therapy for spinal metastasis,SBRT)
編按:脊椎內藏脊髓神經,是大腦控制四肢活動的唯一神經通道,一旦受損,病人可能永久癱瘓。
脊骨是癌症骨骼轉移最常受影響位置,當腫瘤出現在脊骨之上,若不盡快醫治,腫瘤壓迫脊髓神經。然而,脊骨與脊髓神經距離太近,傳統放射治療會傷及脊髓神經,最壞情况是永久損害神經和癱瘓。
跨專科綜合治療配合脊椎立體定向放射治療,控制癌症病情,病人得以回復正常生活。
KK今年40歲,3年前,小便突然帶血,檢查發現右腎有個7厘米的腫瘤;接受全身正電子掃描,發現腫瘤已擴散到遠處淋巴、肺和脊骨。他接受了右腎切除術後,即展開第一線標靶治療舒尼替尼(sunitinib)。
腫瘤侵蝕脊骨 背痛影響睡眠工作
第一線標靶治療效果不錯,病情穩定下來,腫瘤輕微縮小,副作用尚可接受,只是血壓有些上升,出現皮疹和蛋白尿。KK的生活大致正常,可以照常上班,照顧家人。
第一線治療效果維持約1年半左右,KK上背部開始出現持續痛楚,影響睡眠,活動時痛楚加劇,影響到工作。電腦掃描發現他的脊椎骨胸椎段第4節被腫瘤侵蝕,幸好脊髓神經未受直接壓迫。
臨牀腫瘤科醫生認為第一線治療已出現抗藥性,便為KK轉換至第二線治療。方案包括二線標靶藥阿西替尼(axitinib)或免疫治療,因為免疫治療較昂貴,KK選用了標靶藥。至於胸椎段的腫瘤,則安排了紓緩性的放射治療(詳見配稿),針對胸椎第3至5節進行10次總劑量達30-gray的治療(圖A)。治療後KK的背痛得到良好紓緩,生活慢慢回復正常。
神經受壓險癱 跨科團隊緊急開刀
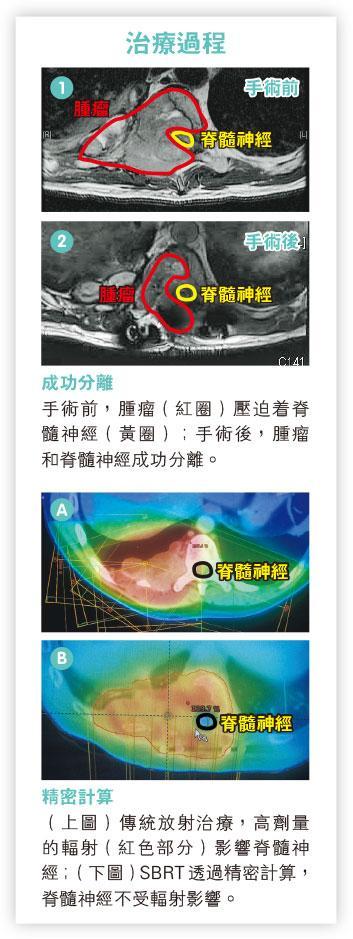
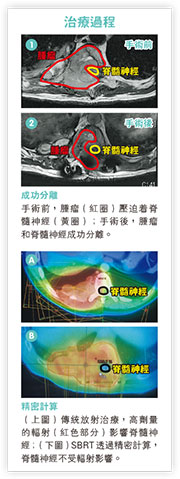
KK的病情在使用了二線標靶藥和放射治療後,再度穩定了7、8個月,但背部痛楚又再出現,KK甚至覺得下肢肌肉力量有點下降。磁力共振掃描發現脊椎骨腫瘤增大了,並直接壓迫着神經(圖1)。脊髓神經壓迫是緊急情况,病人下肢活動能力很有可能在幾天之內完全喪失。
放射治療是控制脊骨腫瘤最常用的治療方法,但傳統放射治療面對脊骨腫瘤卻有很大的局限。最主要原因是脊椎骨和脊髓距離太近,最多只有幾毫米,而傳統治療的準確度誤差達5至10毫米,如要以較高放射劑量控制腫瘤,無可避免會「誤中副車」,傷及脊髓神經。加上脊髓神經對放射線能量特別敏感,通常只能承受一個療程的治療,再次放療的風險會大大增加,最壞情况是有可能導致神經永久損害和癱瘓。
臨牀腫瘤科、脊柱外科和影像及介入放射科醫生緊急會診商量治療方案。
‧脊柱外科醫生認為脊髓主神經已直接受壓,磁力共振影像已見神經有輕微水腫,故必須進行緊急手術切除管道內的腫瘤為神經減壓。此手術屬超大型高風險性質,需全身麻醉4小時以上,而且腎癌腫瘤內血管較多,無論去到哪一個位置,血管仍較多,所以手術可能導致大量出血。
‧影像及介入放射科醫生認為可以在手術前48小時內施行腫瘤血管栓塞術,短暫減少腫瘤的血液供應,減低大量出血風險。
‧臨牀腫瘤科醫生認為病人整體病情進展較慢,預測有超過1年以上的穩定期,因此值得以大型手術保留下肢活動能力,而且術後腫瘤對脊髓神經的壓迫消除,令腫瘤和神經有約2毫米的距離,使病人有可能接受新技術「脊椎立體定向放射治療」。最終團隊得出的方案是,集合3科醫生為KK綜合治療。
KK接受了跨學科團隊的緊急治療建議。首先是介入影像及介入放射科醫生施行血管栓塞。當天剛好是超強颱風天鴿襲港之日,影像及介入放射科醫生緊守崗位,栓塞程序順利完成。翌日脊柱外科醫生進行脊椎骨部分切除、脊髓神經減壓及脊椎固定手術,過程順利,術中出血量只約400毫升,病人術後康復理想。
痛楚全消 可工作旅行
術後磁力共振掃描確定,腫瘤和脊髓神經成功分離(圖2),臨牀腫瘤科醫生安排了「脊椎立體定向放射治療」(Stereotactic Body Radiation Therapy for spinal metastasis)。SBRT透過精密的放射劑量計算,加上治療期間的影像導航,把高劑量放射能量準確投射至腫瘤上,位置誤差在1毫米左右。SBRT用於第二次脊椎骨放射治療上,1年病情控制率達七至八成,主脊髓神經受損風險在千分之一以下。
KK總共接受5次SBRT,其間基本上沒有什麼不良反應,治療過程十分順利(圖B)。完成手術和SBRT後,KK痛楚完全消失,並繼續接受二線標靶藥。KK生活工作慢慢回復正常,本周還剛和家人出埠去旅行。
本港醫生正進行多項研究和教育、專業交流活動,希望能更好發揮跨學科脊椎骨腫瘤治療的效果,並對更多合適的病人使用SBRT。
文:林泰忠(香港大學臨牀腫瘤科臨牀助理教授)