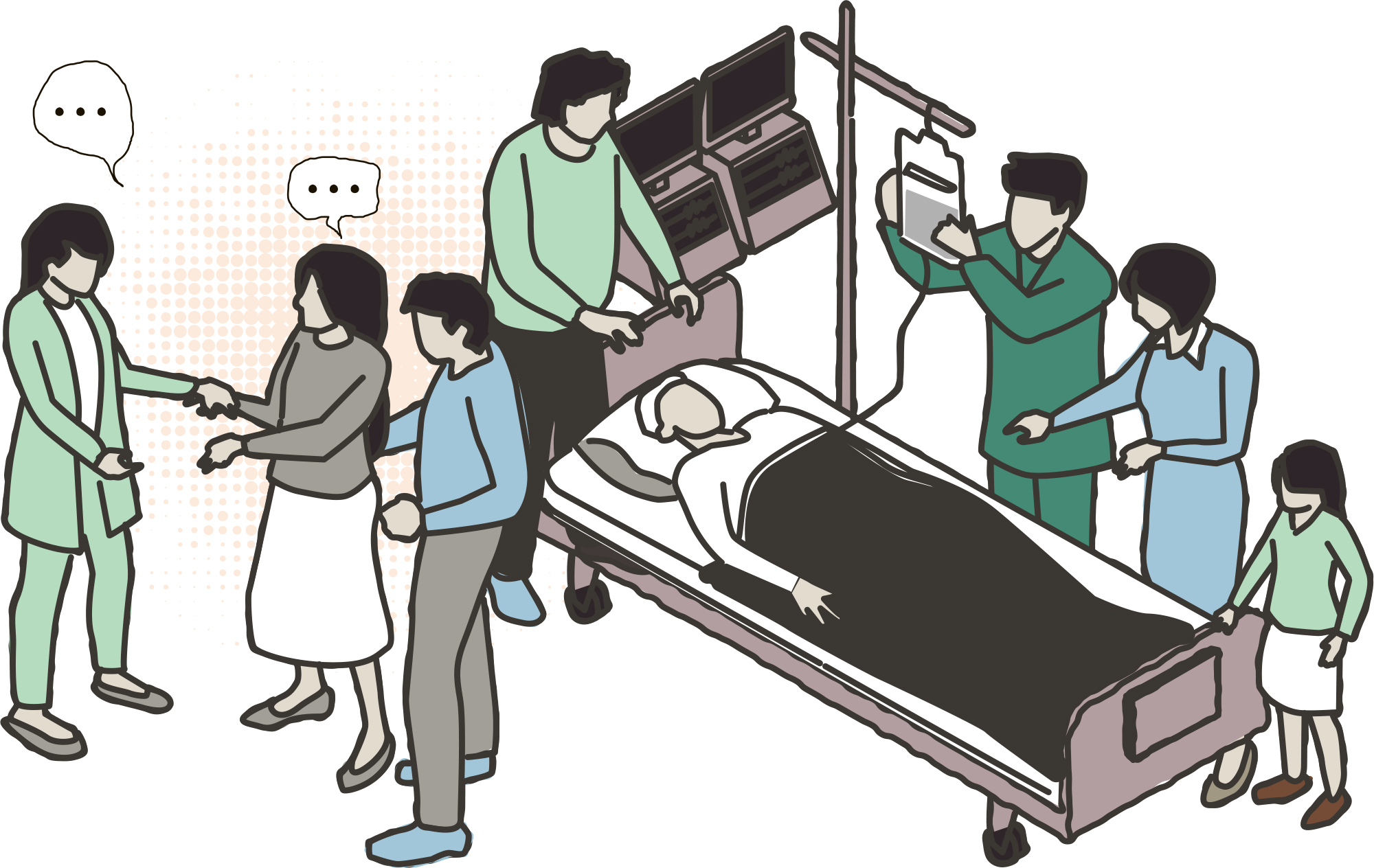
【明報專訊】「我這樣決定是否很差?令父母早點離世,我是不是好曳?再直接一點說的話,我是否一個衰女兒?」面對醫護人員是否搶救的詢問,當事人難免痛苦糾結。黎小姐先後兩次面對雙親病危,一次是代父親作出不搶救決定,另一次則順應母親意願不做急救,她仍記得二人因病辭世時的樣子:爸爸很辛苦,媽媽很祥和。政府就預設醫療指示訂立一個法律框架,究竟有何重要?可以減輕家人的掙扎和痛苦嗎?
父病危急救否?子女無措起爭拗
2018年11月,黎小姐的父親因肚痛腹脹,入院掃瞄檢查後發現黎父的腎和肝有「黑影」,他的腎有5cm的腫瘤,因已屆80多歲高齡,醫生認為他不適合動手術,建議他做電療和化療。黎小姐舉家商量爸爸的治療方案,黎小姐說:「爸爸覺得都係唔好搞咁多嘢」,他們也不願父親受無效的治療折磨,決定讓他留家照護,「純粹吃醫院處方的藥」。不過黎父先前因長期住院,甚少活動,身體變得沒有力氣,黎小姐與家人居家照顧他也有點吃力。
到後來,黎父的膽囊穿破,再度入院,這次醫生說一定要動手術,並做體內引流。黎父同意,惟他經治療後無故半身不遂,其時黎小姐和其餘5名兄姐妹有工作在身,難以抽身照顧,便選擇讓他入住老人院。黎小姐無奈地說:「其實去了老人院無助爸爸的病情,爸爸也是要在老人院和醫院往返(檢查),跟他留家看護無甚分別。」直到2019年中,同時患糖尿病的黎父情况突然轉差,神志開始不清,不能如常對答,「問他事情,他沒什麼反應,好多時只是睡」。醫護人員便問黎小姐及她的家人,黎父走到生命最後一刻是否需要急救等醫療決定。
黎小姐坦言從爸爸患長期病開始,到病情惡化至晚期,她和家人一直很迷惘和憂慮,「無人同我講應該要點做」。她憶述醫生告訴他們父親病情轉差,要他們盡快決定要否搶救。情况倉卒,當下除了他們6兄弟姐妹,還要知會其餘孫兒,讓所有人達成共識,「這只可以是共同決定,以免一個人(作決定的人)覺得自己係最衰,無一個人想決定另一個人的生命」。
那一刻,黎小姐和家人要即時思考:「究竟想爸爸活久一點但可能承受痛苦,還是讓他舒服地離世?」要否為黎父做入侵性治療、插喉駁呼吸機讓他呼吸順暢一些、不停供氧維持生命……黎小姐說每項決定都很艱難,家庭成員各持己見,少不免起衝突。「這個世界是少數服從多數,但少數那批人會覺得『為什麼我是少數?』」黎小姐說這臨時的討論並不「美好」,「時間短,說話語氣會急一點,心急下說出的話沒那麼動聽」。同時母親好姐(化名)知識有限,黎小姐要在短時間向好姐解釋清楚所有醫療決定,也是一項挑戰。他們一家最後決定不讓黎父進行搶救,「我媽媽都算開通(開明),雖然她當時未必完全明白(發生什麼事)」。
母患癌拒化療 寧養院終老
黎父一事讓黎小姐一家反思,若日後好姐出現類似情况,如何是好?好姐患有肝內膽管癌,10多年前做過大手術,手術成功後順利康復,但不知是否照顧病侶過於辛勞,引致她癌症復發。先前目睹老伴對抗癌魔的煎熬,好姐清楚明白「自己做手術、電療或化療會好辛苦」。好姐在還有精神能力自決時,明言不接受電療和化療,選擇紓緩治療,接觸到靈實司務道寧養院的紓緩治療家訪團隊。好姐癌症復發時,黎小姐決意辭去做了20多年的工作,撥出更多時間陪伴好姐,「工可以再找,媽媽的時間有限」。
2020年8月,好姐因腹痛入院,發現她的膽管阻塞,要做體內引流,病情暫得紓緩,但身體依然每况愈下,原來她體內的癌細胞已由肝、肺和淋巴擴散至大腦,那長在前額的腫瘤壓住她眼睛的神經,令好姐的眼睛開合不良。醫生說好姐要做體外引流,要在她身上外掛一個引流袋,黎小姐說:「幸好(靈實司務道寧養院)家訪團隊提醒我們如何處理,怎麼掛引流袋會令媽媽舒服一點。」醫生、護士、醫務社工等組成紓緩治療跨專業團隊,定期探訪及監測好姐的病况,這次黎家總算有點方向,不再徬徨。好姐血壓突然升高也好,身體出現異樣也好,黎小姐一家不用再躊躇:「叫救護車?去醫院?送急症室?」。
有次家訪團隊上門時,好姐在家弄茶粿,護士稱讚她廚藝了得,好姐很開心,護士順勢問她:「好姐,如果你將來有一天整不到糉子,或者茶粿,你會否不開心呢?」好姐狀甚坦言地回答:「不會,隨它吧,我弄不了,就讓別人弄。」護士配以動作再問:「你的身體情况之後可能有變,若到了那天,你會想做心外壓嗎?」好姐說做心外壓和插喉太辛苦,她不想接受這些治療,簽下預設醫療指示(Advance Medical Directives,AMD)。「我的子女都長大了,他們有自己的生活,我沒什麼牽掛了,想舒舒服服地離去。」家訪團隊另聯絡公立醫院,通知醫院好姐已簽立寧養院版本的AMD,讓醫院清楚好姐的治療取向,再簽立醫管局版AMD。黎小姐說:「媽媽沒有後悔,她簽了(預設醫療指示)之後很安心,因為大家都知道她的意願,所以跟爸爸離世那個picture(情景)很不同。」
黎小姐稱母親不良於行,若出現痛症,或其他不同問題,家人無法處理。為了讓母親晚期得到合適照顧,黎小姐一家與好姐商量後,決定讓她入住靈實司務道寧養院。黎小姐稱:「媽媽跟靈實紓緩家訪團隊關係良好,都是她熟悉的人,她預計住在這個地方會很窩心。」好姐在寧養院住了兩個月後與世長辭。
預設醫療指示 醫局限病人用
香港現時暫未有法例規定預設醫療指示要以哪種形式表達,而醫管局的AMD表格供醫管局病人使用,意味一般健全人士若想提早訂立AMD,要在醫管局管轄以外的醫療機構簽立。靈實司務道寧養院資深護師羅均鵬解釋,若普羅大衆想簽立預防性質的AMD,醫管局未必滿足到他們的需要。
有了處理好姐和黎父兩次截然不同的臨終經歷,黎小姐有否提前為自己簽立預設醫療指示,或與丈夫及子女討論相關事宜?她說:「我覺得患慢性病或癌症的病人需要簽立這個指示,我自己沒有簽。」不過她會與身邊親友提及好姐一早訂立AMD的好處,又告訴子女,假如有日她離世,只是生命中斷,不必勉强留住生命,寧願快樂地離開。
中國傳統忌諱死亡,當好姐和黎父病情到了晚期,黎小姐說:「其實我們也不會直接討論(生死),始終中國人會覺得……(子女)怎敢以下犯上呢?」他們透過寧養院的紓緩治療家訪團隊主動與好姐展開話題,問她想不想接受維持生命治療。好姐的討論態度正面,黎小姐才跟媽媽談及預設醫療指示。她認為並非人人都願意談論生死話題,慶幸有家訪團隊為她和迷惘的家人做「導航者」。
靈實司務道寧養院的紓緩治療家訪團隊為賽馬會安寧頌「安居晚晴照顧計劃」轉介的病人提供服務,將寧養支援帶到晚期病人家中,盡量減輕他們往返醫院和居所的折騰。紓緩治療家訪團隊社工伍子湛說,每當晚期病人生活起波瀾,例如突然出入院、周遭有人逝世,都會觸發他們對臨終安排的新想法。家訪團隊便會把握時機,與病人討論晚期照顧意願。「當你出入過醫院,你知道醫院是怎樣的地方,就會想究竟人生最後一程是否留在醫院呢?」
伍子湛解釋,紓緩治療家訪團隊是晚期病患者及其家屬的「中間人」,透過與他們面談,引導各人說出對於病人醫療決定的想法,雖然家屬立場或有不同,但同樣愛患者,較容易達成共識。他認為所有親屬在場,一起聽病人表達意願,這個才是最準確的醫療指示。
家訪團隊看準時機 問醫療決定
討論簽立預設醫療指示要看準時機,羅均鵬說:「重點還得看患者及其家屬的步伐。」不過家訪團隊要跟他們談起這些話題,便要先建立彼此的信任,用心服務,先了解病人的家庭狀况和病情,再細心觀察家庭成員之間的互動。面對沒有至親的獨居晚期病人,羅均鵬稱是莫大挑戰,「 趁他神志仍清醒,還有能力做決定,我們要更積極去問他(所有醫療決定)」。他們要及早為無依無靠的獨居病人制定具體的預設照顧計劃(Advance Care Planning),並準備好所有文件,以備不時之需,若獨居病人突然入急症室,醫院也能了解其背景和治療取向。伍子湛補充,他們會小心處理這些病人個案,作全面評估,協助這些病人連結社區服務支援。假如獨居晚期病人提出,要讓沒血緣關係的密友參與AMD和預設照顧計劃的討論,羅均鵬說只要患者信得過那人,他們會尊重患者的意願。
說到底,最理想還是醫療決定以病人意願為依歸。羅均鵬樂見政府就預設醫療指示和不作心肺復蘇術命令立法,不過相關的《維持生命治療的預作決定條例草案》(下稱《條例草案》)未通過,「變相很多東西卡住了」,他指的是《精神健康條例》和《消防條例》的修訂未生效。現時法例下,末期病患可選擇在家離世,惟其家人須召救護車將患者送到醫院證實死亡。根據《消防條例》,救護人員須為任何看似需要迅速或立即接受醫療護理的人進行心肺復蘇術。羅無奈地說:「那一刻家人會覺得,病人那麼堅持,而他們付出了那麼多心力讓病人可以在家離世,為什麼最後還是要做心外壓?」他說家屬看着奄奄一息的患者一邊被「搓」,一邊被搬上擔架牀,那一幕很「traumatizing(造成精神創傷)」,對決定讓患者安詳離世的家屬來說更難受。
社工倡立中央名冊 病人意願一目了然
立法建議列明,「為保障醫治者和施救者在任何情况下,若有任何理由懷疑預設醫療指示或不作心肺復蘇術命令的有效性或適用性,須繼續提供維持生命治療,拯救生命。 」
羅均鵬說假如施救者質疑以上文件的真確性,覺得為患者進行維生治療的保障更大,他可以理解他們的難處,於是提出建議:「如果有(訂立了預設醫療指示和不作心肺復蘇術命令的)中央名冊,是否就可以釋除這個疑慮呢?」這問題有待商榷。
醫務衛生局回覆查詢指,局方建議醫生與病人訂立預設醫療指示前,應先邀請病人家屬或親友參與病人預設照護計劃的討論,向他們提供有關的詳盡資料及建議;如病人決定訂立預設醫療指示,應將其意願告知其家屬或親友,盡力達成共識。
此外,《條例草案》將為醫護人員和急救人員提供法律保障,讓他們在符合指明條件下免於因有否對病人施以維持生命治療而招致法律責任。舉例來說,假若施救者不知道該病人已訂立有關指示或不信納該指令有效和適用,他們不會因進行搶救而招致民事及刑事等方面的法律責任。